Duchenne型肌营养不良多学科管理专家共识
Duchenne型肌营养不良多学科管理专家共识
北京医学会罕见病分会
北京医学会神经内科分会神经肌肉病学组
中国肌营养不良协作组
原文链接:http://rs.yiigle.com/CN112137201835/1063895.htm
Duchenne型肌营养不良(Duchenne muscular dystrophy, DMD)是由抗肌萎缩蛋白基因的致病性变异所导致的一种可治疗性X-连锁隐性遗传性肌病,其致病基因简称为DMD基因。该病的发病率在存活男婴中为1/5 000 (1/3 599~1/9 337)[1,2,3,4],中国大陆为1/4 560[5]。DMD基因的致病性变异引起多种抗肌萎缩蛋白亚型的异常表达,肌肉亚型的阴性表达或显著下降导致了肌营养不良的发生发展,表达于脑组织、心肌、视网膜、肾脏、周围神经等组织的多种亚型的异常表达[6,7,8,9],导致部分患者还伴有其他器官系统的受累表现,出现认知功能受损、行为障碍、消化功能障碍以及心肌病等[10,11]。对患者的多系统损害进行多学科的评估和相应的综合管理,可以延长DMD患者独立行走的时间和生存期,提高患者的生存质量[12]。DMD治疗效果是多种方法的累积效应,需要患者及护理者的知晓和配合,以达到治疗效果的最大化。为此,本协作组的儿科、神经内科、呼吸内科、心脏内科、骨科/脊柱外科、康复医学科专业的专家,共同制定我国DMD管理共识,协助各省市建立DMD医联体管理方案。
对DMD患者的诊断及多学科管理主要涉及到临床资料的采集、注册登记、辅助检查的安排以及治疗方法的选择。
一、临床表现
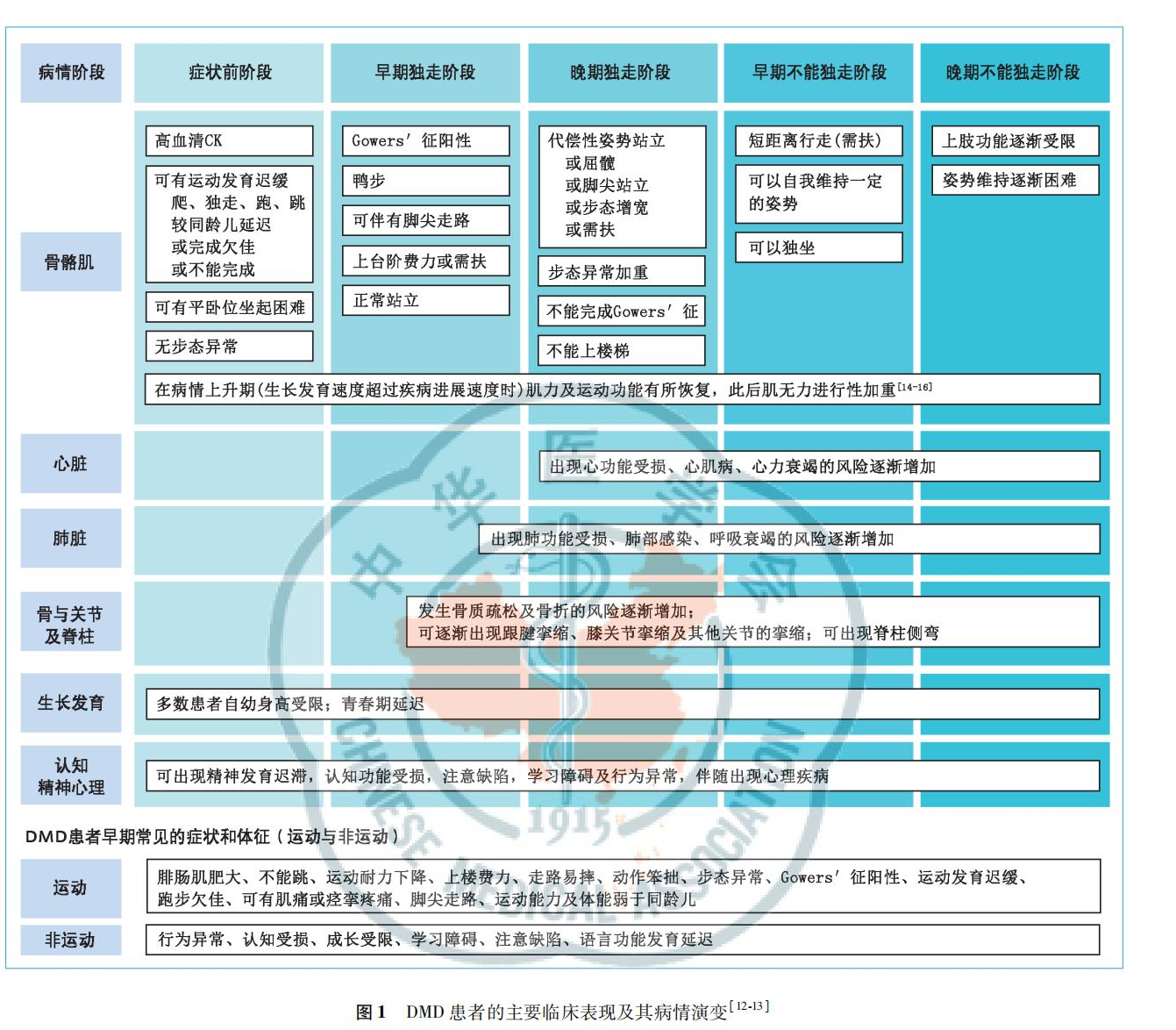
根据患者肢体无力的表现以及伴随的其他器官系统损害,病情进展可分为五个阶段,分别是症状前期、早期独走期、晚期独走期、早期不能独走期以及晚期不能独走期(图1。
症状前期:多数患者出现运动发育迟缓[17],可伴有不同程度的静止性精神发育迟滞或认知功能受损,爬、独走的时间较同龄儿延迟,跑步慢,不能连续跳跃,腓肠肌开始出现肥大;部分患者平卧位坐起困难。
早期独走期:患者一般在5岁前发病,多数从3~4岁开始出现肢体无力的症状与体征,进入该期。表现为上台阶费力、蹲起费力、跑步缓慢、Gowers′征阳性、下蹲后足跟不能着地、腓肠肌肥大以及双膝腱反射减弱或消失。在运动功能的上升期,患者的病情相对稳定,并有一定的提升,随后出现平台期;此后,行走姿势异常,摇摆呈鸭步,腰椎开始前凸,跟腱挛缩,踮脚尖走路。
晚期独走期:一般7岁后病情进展加速[14,18],进入该期。临床特点是不能上楼梯,不能完成Gowers′征,不能跑步,跟腱挛缩加重;部分患者可出现膝关节挛缩,少数患者可能出现髋关节的半脱位或脱位[19]。
早期不能独走期:患者下肢肌力继续下降,通常在9~10岁丧失独立行走能力[20,21,22] ,少数患者在8岁前丧失独立行走能力[23,24,25],进入该期。患者还可以短距离扶行、独坐或扶站,髋关节出现半脱位或脱位[19],膝关节挛缩加重,肘关节开始挛缩,出现脊柱侧弯,腓肠肌逐渐萎缩。
晚期不能独走期:通常在14~15岁后不能独坐,双上肢活动开始受限,进入该期。开始出现心肌病和呼吸功能障碍,发病越早,呼吸与心脏功能损害越明显[26],进行性的呼吸肌无力发生无效咳嗽、夜间低通气、睡眠呼吸紊乱,最终可致呼吸衰竭。多数患者因呼吸或心力衰竭在30岁前死亡,中位数在25岁左右[27,28,29]。
少数早期诊断为DMD的患者,可在13~16岁之间丧失独立行走能力[24],属于中间型抗肌萎缩蛋白病,临床表现较经典DMD轻,但比经典Becker型肌营养不良(Becker muscular dystrophy, BMD)重,可视为轻型DMD,导致上述分期的延迟出现。在疾病发展过程中,部分患者出现非进展性认知功能受损、注意力缺陷/多动障碍(attention-deficit/hyperactivity disorder, ADHD)、学习困难、孤独症样表现以及抑郁状态等。多数患者的生长发育速度慢于正常同龄人,表现为矮身材[30]和青春期延迟[31]。
二、辅助检查和诊断流程
初诊患者可选择以下辅助检查确定疾病性质和严重程度(图2[32,33])。
1.血清肌酸激酶(creatine kinase, CK)检测:
首选检查,新生儿期即可发现CK的显著升高,通常在正常值的数十倍以上,进入早期不能独走期后CK水平逐渐下降[34,35]。
2.基因检测:
针对DMD基因变异的检测多首先采用多重连接探针扩增技术(MLPA)进行大片段缺失/重复的检测[36,37],对于未发现大片段缺失/重复致病性变异的患者(大片段缺失/重复致病性变异占我国患者的70%[38]~75%[39],微小变异约占23%[39]),再进行DMD基因测序,首选外显子靶向捕获二代测序技术。DMD基因测序仍未发现致病性变异的患者应行肌肉mRNA分析进一步寻找致病性变异[32]。
3.以下检查用于基因检测不能明确诊断、评估病变程度以及进行鉴别诊断的患者:
(1)肌肉磁共振检查:确定骨骼肌病变的严重程度,协助DMD的早期诊断和进行随访。一般早期独走期的早期,大腿臀大肌和大收肌即可出现不同程度的脂肪浸润和水肿改变,随着疾病的进展,其他大腿肌肉也受累,但半腱肌、股薄肌、长收肌和缝匠肌相对保留和(或)肥大,具有"三叶一果征"的特点[40]。早期独走期的中、晚期出现小腿腓肠肌和比目鱼肌的脂肪浸润,7岁后大腿肌肉的脂肪浸润加速进展[18]。(2)肌肉活组织检查:在基因检查不能明确诊断以及出现未报道新突变[38]或难以在临床上区分DMD和BMD的患者中进行。用针对抗肌萎缩蛋白氨基端(N端)、羧基端(C端)及杆状区(R端)结构域的抗体进行骨骼肌免疫组织化学染色,DMD患者肌纤维膜抗肌萎缩蛋白-C端结构域通常为阴性表达[39,41],抗肌萎缩蛋白-N端结构域通常为阴性或几乎阴性表达,抗肌萎缩蛋白-R端结构域通常有一定的表达,可伴有个别突变修复肌纤维[42,43]。抗肌萎缩蛋白的表达在肌聚糖蛋白病中可以出现继发性降低[44],抗肌萎缩蛋白的表达异常也可导致肌聚糖蛋白的表达异常,需要同时进行抗肌聚糖蛋白的免疫染色或结合基因检查结果进行分析。
三、多学科的综合管理
应首先进行多器官系统的评估,明确患者所处的病情阶段及其他器官系统损害的程度后,制定相应的个体化治疗措施[12,13,45,46,47,48]。
对患者的综合管理干预主要包括对骨骼肌功能及整体功能状态、心肺功能、骨与关节改变、消化道功能、生长发育状态、认知精神心理状态的随访评估与治疗以及各种并发症的预防。由于患者出现不同器官系统损害的时间在个体间存在很大的差异,>5岁者确诊后需要进行一次多器官系统的全面评估,此后各器官系统随访频率和开始时间因发展规律而定(图3)
(一)多器官系统的评估检查1.骨骼肌功能状态评估:
(1)肌力检查,建议采用5级、改良11级肌力法或定量肌力测试[25,49]。检查范围包括平卧位屈颈、肩关节内收和外展、肘关节屈和伸、腕关节屈和伸、髋关节屈和伸、髋关节内收和外展、膝关节屈和伸、踝关节屈和伸。(2)运动功能,独立行走期患者建议使用Vignos下肢功能状态[50]和北极星移动评价量表[51]进行评估,使用6 min步行距离测试评估患者的运动耐力[52],使用计时功能测试来评估患者的运动功能状态(包括完成由卧位到站立所需的时间、上4级台阶所需的时间、跑/走10 m所需的时间[53])。不能独走期的患者建议使用Brooke上肢功能状态[53]、Egen Klassification量表法[54]和运动功能测量量表(Motor Function Measure scale, MFM scale)[55]。(3)肌肉磁共振检查,使用T1加权像进行肌肉脂肪浸润的半定量评分法[56],也可使用Dixon定量序列进行更精确的定量处理[57]。
2.心脏评估:
建议采用标准12导联心电图、超声心动图、动态心电图;必要时行心脏磁共振检查。
3.呼吸功能检测:
建议进行肺功能检查[用力肺活量(FVC)、最大吸气压/最大呼气压(MIP/MEP)、咳嗽峰值流速(PCF)]、血氧饱和度(SpO2)、血二氧化碳分压检查、经皮二氧化碳分压(ptcCO2)或呼气末二氧化碳分压(petCO2)。年龄小而不配合者可测定经鼻吸气压力(SNIP)[58]。
4.骨与关节检查:
建议血尿钙、磷检测、骨龄测量、骨密度测量;关节活动度的测量;脊柱影像学检查(包括X-ray上Cobb角测量)。
5.消化道功能:
评估营养状态,评估咀嚼与吞咽困难程度(计算患者的进食时间,视频透视观察吞咽功能)、有无胃食管反流(食管24 h pH值监测)及便秘;必要时行胃镜及肠镜检查。
6.生长发育状态:
建议采用Bayley-Ⅲ婴儿发育量表[59]、Griffiths精神发育量表[60]、身高、体质量、尺骨长度、骨龄及甲状腺功能;Tanner分期、男性患者睾酮测定。
7.认知及精神心理状态:
神经心理学评估[61]其中包括认知功能、智力、语言功能等,必要时还应进行智力量表、注意缺陷-多动障碍评估表与孤独症的筛查;儿童生活质量问卷[62]、北美小儿骨科学会肌肉骨骼功能健康问卷[63]以及生活满意度指数(LSI)[64];职业心理医师进行心理咨询。
(二)饮食、活动和护理
DMD患者应在4岁前完成计划疫苗接种,开始糖皮质激素治疗前需接种肺炎球菌疫苗和灭活的流感疫苗。尽管缺乏明确的循证医学证据,应当多晒太阳、进食富含维生素D和钙的高氨基酸饮食,预防过度肥胖,保持日常活动。在独走期可进行规律的次极量有氧运动或活动,建议游泳和骑自行车[65];避免肌肉离心收缩训练和高强度抗阻力运动[66],避免过度活动,锻炼时需间断休息。不宜长久进行有脊柱旁肌肉、臀大肌以及大收肌参与的剧烈运动,包括跑跳、蹲起、登高等动作。在不能独走期,也应当活动肢体,预防废用性肌萎缩或危重症肌病的发生,骨折预防重点是避免摔倒,包括独走期的摔倒以及不能独走期的跌落轮椅。运动注意事项需由康复科及骨科专家共同决定。
(三)骨骼肌损害的药物治疗1.糖皮质激素:
长期使用可以延长患者的独立行走时间2~5年或更长[20,67,68,69,70,71,72,73],患者独立行走的年龄可达到16岁[16,24],延长患者的生命[13]以及改善心肺功能[74]。
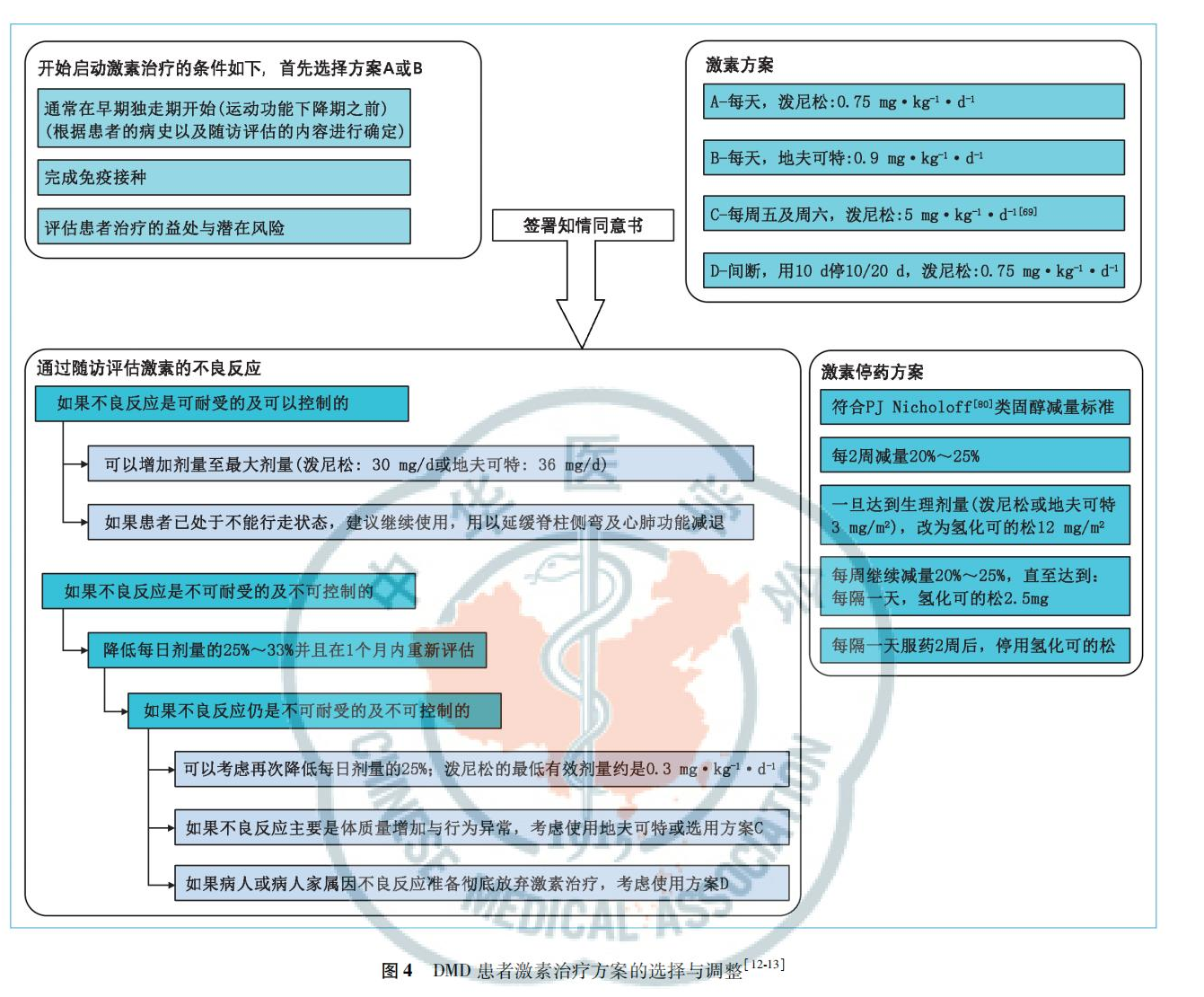
糖皮质激素为超适应证用药,治疗前需评估患者治疗益处与潜在风险,与家长充分沟通并签署知情同意书[12,13,75,76]:应在早期独走期(多选择4~5岁之间)开始日服泼尼松0.75 mg/kg或地夫可特0.9 mg/kg。不良反应包括肥胖、多毛症、痤疮、矮身材、青春期延迟[31]、行为异常[77]、免疫抑制、高血压、糖耐量异常、胃肠道症状、白内障、骨质疏松、椎体压缩性骨折与长骨骨折[78,79]。如果不良反应可以耐受或控制,应继续使用以上剂量以获得最大益处。如果患者不能耐受不良反应,可以降低每日剂量的25%~33%,并在1个月内重新评估;如果仍不能耐受,再次降低每日剂量的25%,但不应低于泼尼松0.3 mg/kg的每日最低有效剂量。如果使用泼尼松治疗的患者体质量在12个月内增加20%或出现行为异常,可改用地夫可特(图4[12,13,69,80])。患者不能独走后,使用泼尼松或地夫可特可以延缓上肢力量减退、心肺功能衰退和脊柱侧弯的发展,剂量降低至每日0.3~0.6 mg/kg[78,81,82]。地夫可特可使体质量增加的风险降低,其他糖皮质激素的不良反应依然明显[76,83]。
使用糖皮质激素的同时需要补充钙、钾和维生素D,不宜突然停药(图4),否则可能导致肾上腺皮质功能不全,此时应立即肌注氢化可的松(<2岁剂量为50 mg,≥2岁剂量为100 mg)。当患者伴有严重创伤或其他器官系统的严重疾病时,需使用应激剂量的氢化可的松,每日50~100 mg/m2。患者停药之前应定期检查促肾上腺皮质激素释放激素或促肾上腺皮质激素刺激试验的皮质醇浓度,直至下丘脑-垂体-肾上腺轴恢复正常。
2.其他药物:
艾地苯醌可以改善和延缓患者的呼吸功能减退[84,85,86],减少呼吸系统并发症以及抗生素的使用[87],每日用量为450[88]~900 mg[86]。辅酶Q10可以在激素使用的基础上提高患者肌力的8.5%[89]。
(四)康复管理
确诊后每6个月进行一次关节活动度、肌力、运动功能状态、姿势、步态(包括行走时的髋关节运动学[90])、日常生活活动能力(ADL)的评估;评价患者语言功能、学习能力以及社会活动参与度;如果患者病情进展迅速,应增加随访评估的频率。
在独走期的任何阶段都有摔倒风险,应提供一个安全的生活环境,晚期独走期应提供辅助站立与行走设备,增加骨折预防措施。每周进行4~6次维持关节活动范围的康复治疗,包括对踝、膝、髋关节进行规律的牵伸,牵伸的方法包括被动牵伸、主动-助力牵伸、主动姿势性牵伸等;如果上肢关节活动度下降,也应进行相应牵伸治疗。夜间可使用踝-足矫形器将关节维持在中立位,不能独走期患者在白天也应当使用,延缓踝关节挛缩及马蹄足畸形的发展;静态手夹板则适用于指屈肌较为紧张的患者,通常对处于不能独走期的患者来说,使用腕/手夹板有助于将腕关节/指间关节维持在中立位;站立困难的患者可以使用被动及主动辅助站立装置,晚期独走期和不能独走期患者可以使用膝-踝-足矫形器;应为不能独走期患者提供定制的座椅、手动/电动轮椅设备,以帮助患者尽可能独立地完成日常生活相关的活动。
当患者存在认知、语言、学习、注意等方面的问题时,应当进行针对性的管理,特别是语言功能的训练。组织适合患者的团体活动,鼓励患者参与社会活动,帮助患者顺利过渡到成年期。
(五)骨科/脊柱外科的管理与治疗
确诊后进行一次血清钙、磷、镁、碱性磷酸酶、甲状旁腺激素的基线测定;此后每年进行一次骨密度检查、血清钙、维生素D3的测定。在独走期每12个月进行一次骨科脊柱查体,在不能独走期,每6个月进行一次。当患者进入不能独走期后进行一次脊柱放射学检查,以获得脊柱弯曲度的基线,使用和不使用糖皮质激素的患者分别每1~2年或2~3年进行一次脊柱正侧位X线的检查。当脊柱弯曲度超过20°时,应由专业脊柱外科医师接诊。当患者处于晚期不能独走期伴脊柱侧弯时,应拍摄直立位的正侧位脊柱全长X光片。如果患者出现背痛和(或)骨折,每次随访时都应进行脊柱X线检查[91]。当患者存在非外伤性椎体或长骨骨折时,可静脉注射双膦酸盐治疗[92]以及手术治疗,使用双膦酸盐治疗之前应补充维生素D及钙。
从独走期到早期不能独走期应避免脊柱支具的使用。在独立行走期,如果患者踝关节严重挛缩,膝关节和髋关节伸肌肌力保持良好,可以考虑足部和跟腱手术以改善步态。在早期不能独走期,严重的踝关节挛缩及马蹄足畸形可以手术治疗,缓解患者的疼痛和压力,易于穿鞋以及能够将脚放在轮椅脚踏上。如果患者在青春期前没有使用糖皮质激素,其脊柱弯曲度>30°并预计继续进展或影响患者呼吸功能,伴随椎骨压缩性骨折时,可考虑后路脊柱融合术。术前评估应由心脏病、呼吸科、麻醉科专家共同决定,术后仍需进行康复干预。应当注意DMD患者发生骨折或其他创伤时,有脂肪栓塞的风险[93]。
(六)心脏损害的管理与治疗
在首次确诊时应进行心脏功能评估,此后每6个月进行心电图[94]与超声心动图的检查。在独走期每12个月评估一次,当患者出现心功能下降时,至少每6个月评估一次,当常规心电图出现异常时,应定期行动态心电图监测。78%的DMD患者在6岁前出现心电图异常,主要是左心室改变,可伴有心律失常[95]。心脏磁共振显示72%的患者存在心肌纤维化[96],必要时可在6~7岁后进行该项检查。
通常在患者10岁后[46]、心功能显著下降之前或就诊时左心室射血分数已降至55%以下且分数缩短少于28%时,使用血管紧张素转化酶抑制剂(angiotensin-converting enzyme inhibitor, ACEI)治疗[97,98],伴有窦性心动过速的患者,可以联合应用β受体阻滞剂。血管紧张素Ⅱ受体拮抗剂(angiotensin Ⅱ receptor blocker, ARB)如氯沙坦可用于对ACEI不耐受的患者[99]。对心律失常、心功能不全、心力衰竭进行正规的干预治疗。
(七)呼吸功能受损的管理与治疗
在独立行走期,每12个月进行一次肺功能检查。在不能独走期每6个月进行一次呼吸功能的评估。只要患者出现阻塞性睡眠呼吸暂停或睡眠呼吸紊乱的症状和体征,均需监测呼吸功能。
当FVC≤预测值的60%时,可进行肺复张锻炼[100];当FVC<预测值的50%、PCF<270 L/min或MEP<60 cmH2O(1 cmH2O=0.098 kPa)时,需进行呼吸运动训练、手法或机械辅助咳痰处理[101]。有夜间低通气或其他睡眠呼吸紊乱的症状或体征时,或FVC<预测值的50%、MIP<60 cmH2O或清醒时SpO2基线水平<95%或pCO2>45 mmHg(1 mmHg=0.133 kPa)时,进行夜间无创辅助通气。白天SpO2<95%、pCO2>45 mmHg或清醒时出现呼吸困难,白天进行辅助通气。出现呼吸功能衰竭时,非侵入性呼吸支持加手法或机械辅助咳痰处理可以延长患者的寿命达10年以上[102]。出现咳嗽无力而不能排痰时,可以考虑气管切开。
(八)消化道功能与营养状态的管理与治疗
确诊后营养科医生每6个月评估一次营养状态,预防肥胖或体质量过低;每12个月评估一次血清维生素D水平以及钙摄入量,及时补充维生素D和钙。在早期不能独走期,每6个月评估一次是否存在吞咽功能障碍、便秘、胃食管反流和胃动力障碍。患者体质量短期下降10%或更多,或与年龄相关的体质量未增加,需进行临床吞咽功能检查并依据检查结果调整饮食的结构,如果存在进食和吞咽障碍,可采取咀嚼肌、吞咽肌训练以及代偿性策略等干预措施。发现胃食管反流可以用质子泵抑制剂或H2受体拮抗剂治疗,硫糖铝和中和抗酸剂作为辅助疗法[45]。发现急性便秘或粪便性肠梗阻,需要使用大便软化剂或泻药,偶尔需要使用灌肠剂。在晚期独走期即应调整饮食习惯、食物性状与成分,预防便秘和营养不良。出现饮食困难,不能维持体重时,应考虑放置胃管及胃造口的可行性。
(九)生长发育状态的管理与干预
在症状前阶段采用Bayley-Ⅲ婴儿发育量表[59]和Griffiths精神发育量表[60]分别评估患者的生长发育和精神发育。此后每6个月测量一次身高(不能行走的患者测量尺骨长度)、体重,评估生长速度。9岁开始每6个月进行一次Tanner分期,用以评估患者的青春期状态。
当出现生长发育迟缓时,应评估骨龄、甲状腺功能。生长激素[103]可以促进患者身高的增长,但缺乏循证医学证据,应由多学科专家在评估使用生长激素潜在的风险和益处后,决定是否应用。目前尚无临床试验评估男性患者使用睾酮替代治疗的有效性,但替代治疗通常具有良好的耐受性和有益性[104]。确定存在性腺功能减退后,>14岁(未服用糖皮质激素)或>12岁(服用糖皮质激素)的患者可以考虑睾酮替代治疗。
(十)认知精神心理的管理与干预
在就诊时进行神经心理学评估,之后根据初次检查结果确定是否定期复查。当患者出现抑郁、焦虑等心理问题时,适时进行心理康复指导和必要的药物治疗;鼓励患者参与社会活动,为患者提供青春期及成人阶段生活的过渡指导。关注患者和患者家庭成员的心理状况,每年进行一次生活质量量表(PedsQL, POSNA和LSI)的评估。
(十一)女性DMD基因致病性变异携带者的管理
当女性症状性DMD基因致病性变异携带者病情发展表现为DMD类型时[105],按DMD进行综合管理干预。女性携带者在成年早期应进行骨骼肌功能、整体功能状态以及心脏的评估[106],如发现异常,应增加随访频率;如果未发现异常,每3~5年进行一次骨骼肌和心脏的评估[107]。
(十二)基因治疗
目前针对DMD患者的基因治疗策略,主要包括外显子跳跃、终止密码子通读、外源性微小抗肌萎缩蛋白基因替代[108]以及基因修复治疗[109]。跳跃51号外显子的Eteplirsen有一定的疗效[110]。多中心的Ⅲ期临床试验未发现Ataluren(针对无义变异进行通读治疗)治疗组的6 min步行距离长于安慰剂组[111]。
四、遗传咨询
遗传咨询应由有资质的遗传学专业人员进行。该病先证者的兄妹是否患病由母亲的基因携带状态决定,女性致病性基因变异携带者有50%的机会可以把致病基因传递给子代胎儿,男性胎儿遗传了致病性变异会发病,女性胎儿遗传了致病性变异会成为新的基因携带者。已生育过一个DMD患者或女性基因携带者的母亲,无论是否为致病性基因变异携带者[112],再次妊娠后均应进行产前基因诊断,因外周血检测未携带致病性基因变异者有可能是生殖细胞嵌合体。建议在妊娠12周取胎盘绒毛或16周取羊水进行产前基因检测,确定胎儿是否携带与先证者相同的致病性变异。
专家委员会成员
执笔:谢志颖(北京大学第一医院神经内科)
专家委员会成员(按姓氏拼音排列):
戴毅(中国医学科学院北京协和医院神经内科);韩春锡(深圳市儿童医院神经内科);洪道俊(北京大学人民医院神经内科);胡静(河北医科大学第三医院神经肌病科);胡君(福建医科大学附属协和医院儿科);黄真(北京大学第一医院康复医学科);李淳德(北京大学第一医院骨科);李海峰(浙江大学医学院附属儿童医院康复医学科);李西华(复旦大学附属儿科医院神经内科);吕俊兰(首都医科大学附属北京儿童医院神经内科);沈定国(解放军总医院神经内科);王朝霞(北京大学第一医院神经内科);王倞(中山大学附属第一医院神经科);王志强(福建医科大学附属第一医院神经内科);吴士文(武警总医院神经内科);谢志颖(北京大学第一医院神经内科);熊晖(北京大学第一医院儿科);许志飞(首都医科大学附属北京儿童医院呼吸科);焉传祝(山东大学齐鲁医院神经内科);闫辉(北京大学第一医院儿科);姚生(原海军总医院神经内科);袁云(北京大学第一医院神经内科);张成(中山大学附属第一医院神经科);赵玉英(山东大学齐鲁医院神经内科)
- 遗传常识-纯合/杂合/半合子
- Dystrogen Therapeutics 研究性嵌合细胞疗法 DT-DEC01 治疗 Duchenne 肌营养不良症临床显示有显著的功能和生物标志物改进
- Sarepta 同时布局外显子跳跃、PPMO和DMD 基因治疗
- CureDuchenne 通过投资 Code BioTherapeutics 继续致力于下一代基因治疗
- 遗传性包涵体肌病的基因研究进展2019.05.025
- 糖皮质激素能延缓可行走DMD患者并发症发生
- 肌肉剪切波弹性成像可用于监测 DMD 进展
- 新报告显示 2021 年罕见病药物开发资金同比增长 28%
- 揭开药品价格的神秘面纱
- 跳跃基因的适应将CRISPR-Cas基因写入技术推向新高度

至爱微信服务号



全部评论